Фармакологическая помощь спортсмену: коррекция факторов, лимитирующих спортивный результат, стр. 20
Препараты эхинацеи принимают внутрь. Дозировка и длительность применения устанавливаются индивидуально, в зависимости от используемой лекарственной формы. Чаще всего по 20 кап. 2-3 раза в день внутрь после еды, 2 недели.
Побочное действие: возможны аллергические реакции; при применении в высоких дозах возможны тошнота, рвота, нарушения стула, бессонница, повышенная возбудимость нервной системы.
Противопоказания: повышенная чувствительность к препаратам эхинацеи; аутоиммунные заболевания; с осторожностью применяют при нарушении углеводного обмена.
7. Эндокринная система
Недостаточное функционирование эндокринной системы может быть вызвано широким спектром причин – от генетических до инфекционных. Причиной дисфункции может стать и введение гормональных препаратов. (Гормональные препараты запрещены к употреблению в спортивной практике, расцениваются как допинг.)
Вмешательства в эндокринный статус часто оборачиваются нарушением всех видов обмена.
Выявление и контроль осуществляется определением составляющих гормонального профиля.
Коррекция дисбаланса эндокринной системы проводится специфическими методами, соответствующими выявленной причине, построением специальной диеты.
Гормоны
Одной из регуляторных систем организма является система гормональной регуляции. Отличительная ее особенность – использование химического кода.
Эндокринные железы выделяют специальные химические вещества, названные гормонами, которые содержат определенную информацию, передаваемую другим клеткам (табл. 27). Гормоны с кровью и лимфой переносятся по всему организму в поисках своих адресатов – клеток-мишеней. Клетки-мишени характеризуются наличием особых структур (рецепторов), расположенных на наружной поверхности мембран и способных из потока разнообразной информации выделить необходимую, предназначенную для данного типа клеток. Такой механизм позволяет строго избирательно воздействовать на определенные органы.
Все переносимые с биологическими жидкостями химические сигналы условно разделяются на две большие группы: водо- и жирорастворимые. Такое деление удобно не только по формальному признаку их растворимости в той или другой среде, сколько различает их по механизму действия на клетку-мишень.
Белки-рецепторы находятся либо внутри клеток, либо встроены в клеточную мембрану. Рецепторы для всех водорастворимых переносчиков химических сигналов локализованы на наружной поверхности клеточных мембран. Механизм, с помощью которого дошедший до клетки химический сигнал вызывает внутри клетки каскад биохимических изменений, в общих чертах стандартный, но может различаться на заключительных стадиях.
Например, для адреналина и глюкагона рецептором является мембраносвязанный, встроенный в клеточную мембрану фермент аденилатциклаза. Присоединение гормона к этому ферменту приводит к повышению его каталитической активности. Под действием активированной аденилатциклазы имеющийся внутри клеток АТФ превращается в цАМФ. Образовавшийся цАМФ непосредственно участвует в регуляции клеточного метаболизма.
Клетки органов-мишеней содержат ферменты, разрушающие поступающие в них гормоны и цАМФ, что ограничивает действие гормонов во времени и предупреждает их накопление.
Таблица 27
Краткая характеристика отдельных гормонов
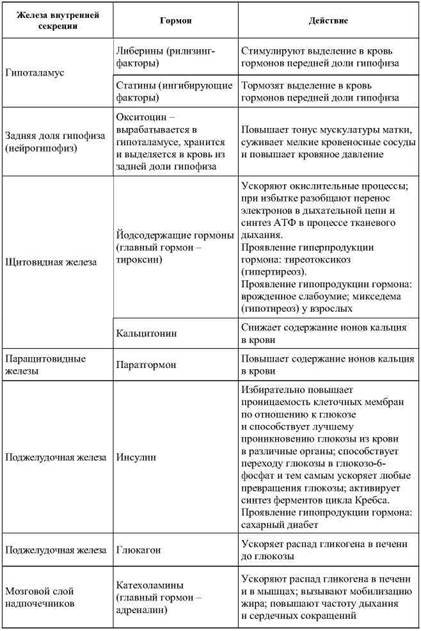
Окончание табл. 27
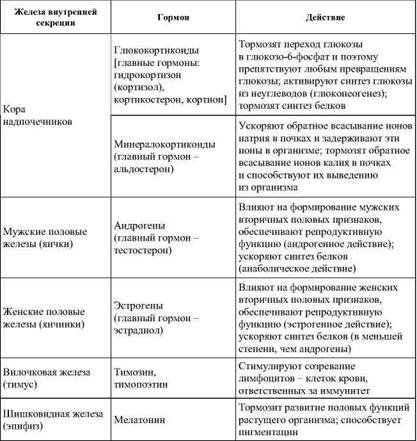
Чувствительность рецепторов и активность ферментов, расщепляющих гормоны, может меняться при нарушениях обмена, изменениях физико-химических параметров организма (температура, кислотность, осмотическое давление), концентрации важнейших субстратов, при выполнении мышечной работы, заболеваниях, введении лекарственных средств. Следствием этого является усиление или ослабление влияния гормонов на соответствующие органы.
Механизмы действия гормонов разнообразны, среди них можно выделить главные, присущие большинству гормонов:
1) гормоны влияют на скорость синтеза ферментов, ускоряя или замедляя его: в органах-мишенях повышается или снижается концентрация определенных ферментов, изменяя скорость ферментативных реакций;
2) гормоны влияют на активность ферментов в этих органах, являясь:
– активаторами ферментов – скорость ферментативных реакций повышается;
– ингибиторами ферментов – скорость ферментативных реакций снижается;
3) гормоны влияют на проницаемость клеточных мембран в отношении определенных химических соединений: в клетки поступает больше или меньше субстратов для ферментативных реакций, что тоже обязательно сказывается на скорости химических процессов.
Таким образом, основные действия гормонов направлены на регуляцию скорости химических реакций в клетках и оказывают влияние на физиологические функции.
По химическому строению гормоны делятся на группы.
Гормоны белковой природы (белки и полипептиды):
– гормоны гипоталамуса,
– гормоны гипофиза,
– кальцитонин щитовидной железы,
– гормон паращитовидных желез,
– гормоны поджелудочной железы.
Гормоны – производные аминокислоты тирозина:
– йодсодержащие гормоны щитовидной железы,
– гормоны мозгового слоя надпочечников.
Гормоны стероидного строения:
– гормоны коры надпочечников,
– гормоны половых желез.
Синтез и выделение гормонов в кровь находятся под контролем нервной системы. В упрощенном виде взаимосвязь между эндокринной и нервной системами можно представить следующим образом. При воздействии на организм каких-либо внешних факторов или же при возникновении изменений в крови и в различных органах соответствующая информация передается по чувствительным нервам в гипоталамус (орган ЦНС). В ответ на полученную информацию вырабатываются гормоны гипоталамуса, которые затем поступают в гипофиз и стимулируют или тормозят в нем секрецию гормонов передней доли гипофиза. Гормоны выделяются из гипофиза в кровь, переносятся в железы внутренней секреции и вызывают в них синтез и секрецию соответствующих гормонов, которые далее воздействуют на органы-мишени. Таким образом в организме осуществляется единая нервно-гормональная, или нейрогуморальная, регуляция.
В частности, регуляция обмена углеводов может быть представлена следующим образом (в основе лежит саморегуляция).
Концентрация глюкозы в периферической крови относится к биологическим константам, т е. величинам, колебания которых не должны превышать определенные гомеостатические нормы. У здорового человека содержание глюкозы в состоянии относительного покоя находится в пределах 4,5-5,5 ммоль/л (80-120 мг%). Повышение уровня глюкозы выше 5,5 ммоль/л называется гипергликемией, падение ниже 3,3 ммоль/л – гипогликемией. От избыточных потерь глюкозы организм предохраняет функция почек: глюкоза, профильтровавшаяся в первичную мочу, реабсорбируется из почечных канальцев в кровь, если только ее содержание в крови не превышает 8,5 ммоль/л. Наличие глюкозы в моче называется глюкозурией.
Это означает, что более или менее значительное отклонение концентрации глюкозы в крови от нормальных пределов возбуждает механизмы, под влиянием которых происходит ее нормализация. Рассмотрим эти механизмы саморегуляции на примере гипогликемии, гипергликемии.
Ведущая роль в контроле содержания глюкозы в крови принадлежит гипоталамусу. Возбуждение гипоталамических центров приводит к активированию физиологических механизмов, способствующих нормализации уровня глюкозы в крови. К ним относятся возбуждение симпатического отдела нервной системы и усиление секреции катехоламинов мозговым слоем надпочечников, повышение продукции глюкагона а-клетками поджелудочной железы, а также активирование гипоталамических либеринов, под влиянием которых вырабатываются кортикотропин, глюкокортикоиды и соматотропин.
