Самое главное о хронических заболеваниях, стр. 33
Основное. Для лечения остеопороза применяются:
• средства с многоплановым действием на метаболизм костной ткани: препараты кальция и витамин D, флавоновые соединения, белок оссеин и гидроксиапатит;
• средства, угнетающие разрушение кости: эстрогены, кальцитонин, бисфосфонаты, препараты стронция;
• средства, стимулирующие костеобразование: соли фтора, соматотропный гормон.
Дополнительное. В некоторых случаях для профилактики сколиоза назначают ношение специальных корсетов.
ВАЖНО!
Вибрационная терапия – помогает усилить выработку гормона роста и укрепляет кости.
Физиотерапия: ультразвуковая терапия, электрофорез, СМТ-терапия, диадинамические токи, лазерная терапия, квантовая терапия, гальванотерапия, грязелечение, бальнеотерапия: сероводородные, радоновые, скипидарные ванны, питье минеральных вод.
Санаторно-курортное лечение: Бердянск, Друскининкай, Евпатория, Краинка, Липецк, Нальчик, Одесса, Пятигорск, Саки, Светлогорск, Арчман, Бакирово, Балдоне, Белокуриха, Цхалтубо, Хмельники.
Что можете сделать вы?
Диета. Правильное питание имеет очень большое значение в лечении остеопороза. Необходимо придерживаться ежедневной рекомендуемой нормы кальция, витамина D и магния.
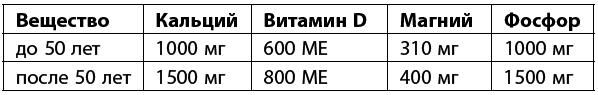
В диете при остеопорозе должны преобладать продукты, богатые этими веществами.

Частое употребление мяса вследствие большого содержания железа замедляет всасывание кальция.
Физическая активность. Плотность костной ткани напрямую зависит от физической нагрузки на кости, поэтому сохранение физической активности – одно из главных условий в лечении остеопороза. Рекомендуются ежедневные пешие прогулки по 30? 40 минут, занятия йогой, плаванием, лыжами, аэробикой, танцами. Избегайте упражнений, включающих сгибание и вращение в позвоночнике, а также прыжки.
Регулярная тридцатиминутная зарядка несколько раз в неделю позволяет увеличить костную массу на 5%
Бытовые правила:
• чаще пребывайте на солнце – ультрафиолет стимулирует выработку витамина D;
• не поднимайте тяжелые грузы, при переносе предметов распределяйте вес равномерно в обе руки;
• исследуйте ваше жилище на предмет травмоопасности: вдоль лестниц установите поручни, закрепите ковры и болтающиеся провода, избавьтесь от качающихся стульев и загромождений;
• в ванной установите поручни и используйте резиновые коврики;
• носите устойчивую обувь на низком каблуке.
Плантарный фасциит
Плантарный фасциит – дегенеративное заболевание подошвенной соединительнотканной оболочки, при котором возникают боли в области пятки, вызванные разрастанием костной ткани в виде шипа.
Плантарный фасциит часто называют «пяточной шпорой».
Факторы риска, приводящие к развитию плантарного фасциита:
• плоскостопие;
• избыточный вес;
• подагра;
• чрезмерная пронация (внутренний выворот во время хождения или бега) стопы;
• коксартроз;
• травмы пяточной кости;
• болезни обмена веществ;
• сахарный диабет;
• значительные и длительные нагрузки в пяточной области;
• заболевания позвоночника;
• артриты.
Какие симптомы говорят о плантарном фасциите?
Главным симптомом плантарного фасциита являются боли в пяточной области, возникающие или усиливающиеся при нагрузке. Боли часто проявляются в утренние часы.
К какому специалисту обращаться?
Лечением плантарного фасциита занимается врач травматолог-ортопед.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация пяточной области.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови.
Инструментальная диагностика:
• рентгенография;
• компьютерная томография.
Какое лечение необходимо при плантарном фасциите?
Основное. Для снятия боли и воспаления используют нестероидные противовоспалительные средства. Если данное лечение не помогает, применяют глюкокортикостероиды: бетаметазон или гидрокортизона ацетат.
Дополнительное. Также в лечении используются:
• ударно-волновая терапия;
• изготовление индивидуальных стелек-супинаторов;
• применение ночных ортезов.
При отсутствии эффекта от вышеперечисленных методов применяют хирургическое лечение – удаление костного выроста и иссечение измененных тканей.
Физиотерапия: ультразвуковая терапия, лазерная терапия, квантовая терапия, криотерапия, грязелечение, теплые минеральные ванны.
Санаторно-курортное лечение: Серноводск, Пятигорск, Сергиевские Минеральные Воды, Кемери, Сочи, Цхалтубо, Белокуриха, Хмельник, Славянск, Старая Русса, Усть-Качка, Горячий Ключ, Саки, Бердянск, Одесса, Учум, Тамбукан, Карачи, Липецк.
Что можете сделать вы?
• сбросьте лишний вес;
• используйте специальные лечебные упражнения для растяжения ахиллова сухожилия;
• носите ортопедическую обувь;
• старайтесь долго не стоять на твердой поверхности;
• избегайте хождения босиком;
• при болях делайте массаж пяток льдом;
• избегайте бега и прыжков.
Упражнение 1
Налейте воду в полулитровую пластиковую бутылку и положите ее в морозилку. Когда вода в бутылке замерзнет, положите бутылку на пол и катайте ее, придавливая подошвой стопы.
Упражнение 2
Положите у стены небольшое возвышение, например толстую книгу. Повернитесь лицом к стене и встаньте на возвышение только половиной стопы, чтобы пятки свисали. Поднимайтесь и опускайтесь на носках 10? 15 раз.
Упражнение 3
Сидя на стуле, тяните носок на себя при помощи рук или ленты в течение 20 секунд. Повторите 5 раз.
Халюкс вальгус
Халюкс вальгус – деформация первого пальца стопы с отклонением наружу.
Часто в народе халюкс вальгус называют «шишками» или «косточками» на стопе.
Различают 3 степени халюкс вальгус:
1 степень – отклонение пальца кнаружи на 15 градусов;
2 степень – отклонение пальца кнаружи на 20 градусов;
3 степень – отклонение пальца кнаружи на 30 градусов.
Осложнения: артроз, бурсит.
Факторы риска, приводящие к развитию халюкс вальгус:
• избыточный вес;
• ношение узкой обуви на высоком каблуке;
• поперечное плоскостопие;
• длительные статические нагрузки на стопы.
Какие симптомы говорят о халюкс вальгус?
Отклонение большого пальца стопы становится заметным практически сразу. Также могут беспокоить боли в пояснице и икрах из-за неправильной постановки стопы.
К какому специалисту обращаться?
Лечением халюкс вальгус занимается врач травматолог-ортопед.
Какую диагностику должен провести врач?
Общий осмотр больного:
• осмотр и пальпация пальцев стопы.
