Самое главное о хронических заболеваниях, стр. 27
Примерно у 20 % больных цирроз протекает бессимптомно.
К какому специалисту обращаться?
Лечением цирроза печени занимается врач-гастроэнтеролог.
Какую диагностику должен провести врач?
Общий осмотр больного:
• осмотр склер глаз и кожи на наличие желтухи;
• пальпация области печени;
• осмотр пациента на наличие отеков.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови;
• коагулограмма;
• определение антител к вирусам хронического гепатита;
• определение концентрации иммуноглобулинов IgA, IgM, IgG в сыворотке крови;
• определение альфа-фетопротеина;
• исследование показателей метаболизма железа;
• определение активности альфа-1-антитрипсина.
Инструментальная диагностика:
• ультразвуковое исследование брюшной полости;
• компьютерная томография брюшной полости;
• эзофагогастродуоденоскопия;
• радионуклидное сканирование печени;
• биопсия печени под контролем УЗИ.
ВАЖНО!
Больные циррозом печени должны сдавать анализы крови каждые 3 года, проходить эзофагогастродуоденоскопию – каждые 2 года.
Какое лечение необходимо при циррозе печени?
Основное. Главной целью лечения цирроза печени является торможение прогрессирования заболевания. Для этого выполняется специфическая терапия заболеваний, вызвавших цирроз печени. Например, при гепатитах проводится интерферонотерапия.
В некоторых случаях необходимо хирургическое вмешательство:
• мезентерико-кавальный анастомоз или спленоренальный анастомоз – при портальной гипертензии;
• лапароскопическая холецистэктомия – удаление желчного пузыря, выполняется при гепатитах;
• склеротерапия расширенных вен пищевода и желудка – при кровотечениях из варикозно расширенных вен;
• трансплантация печени.
Дополнительное. Применяется также терапия симптомов цирроза печени:
• антигипертензивные препараты и бета-адреноблокаторы при портальной гипертензии;
• ферментные препараты при расстройствах пищеварения;
• сульфат цинка для предупреждения его дефицита в организме;
• антигистаминные препараты при кожном зуде.
Физиотерапия: при циррозе печени физиотерапия противопоказана.
Что можете сделать вы?
ВАЖНО!
Полностью исключите употребление алкоголя и лекарственных препаратов, вызывающих повреждение печени.
Препараты, которые нельзя принимать при циррозе печени: индометацин, ибупрофен, изониазид, вальпроевая кислота, эритромицин, амоксициллин, кетоконазол, хлорпромазин, эзетимиба, аминогликозиды.
Диета. Для улучшения моторики кишечника и оттока желчи необходимо дробное питание – 5–6 раз в день небольшими порциями. Употребление продуктов, богатых клетчаткой, поможет выводить излишки холестерина. Исключается жареная, жирная, копченая, острая и сильно соленая пища. Рекомендуемые способы приготовления: варка, на пару, тушение.
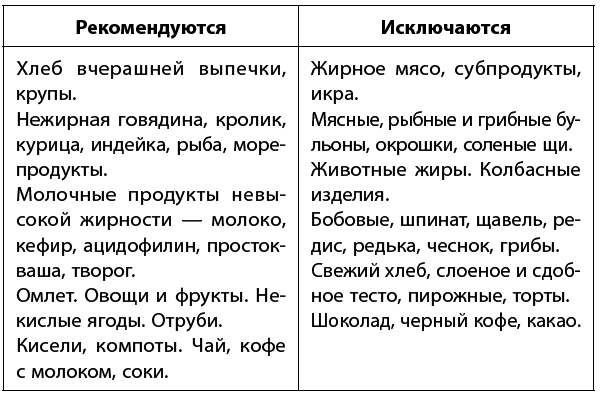
Правила при отеках голеней и накоплении жидкости в брюшной полости – асците:
• употребляйте больше продуктов, богатых калием, – курагу, изюм, чернослив, картофель, сельдерей;
• ограничьте прием поваренной соли до 0,5 г в день, жидкости – не более 1,5 л в сутки;
• исключите из рациона продукты, содержащие питьевую соду: пирожные, бисквитное печенье, торты, выпечка и обычный хлеб;
• ежедневно измеряйте вес тела и объем живота;
• следите за количеством принимаемой жидкости и выделяемой при мочеиспускании.
Физическая активность. При течении заболевания без осложнений полезны ходьба и плавание.
Подъем тяжестей и физические упражнения на мышцы брюшного пресса могут вызвать кровотечение из варикозно расширенных вен пищевода и желудка. Поэтому данные нагрузки при циррозе печени противопоказаны.
ВАЖНО!
При внезапной рвоте, которая выглядит как «кофейная гуща», и жидком стуле, похожем на «малиновое желе», сопровождающимися сильной слабостью и головокружением, незамедлительно вызывайте службу скорой помощи.
Гепатит
Гепатит – воспаление печени, вызываемое в основном вирусной инфекцией.
Существует следующая классификация гепатитов:
Инфекционные гепатиты:
гепатит A;
гепатит B;
гепатит C;
гепатит D;
гепатит E;
гепатит F;
гепатит G;
гепатиты как компонент: желтой лихорадки, цитомегаловирусной инфекции, краснухи, эпидемического паротита, инфекции вируса Эпштейна – Барр, герпеса, лихорадки Ласса, СПИДа;
бактериальные гепатиты: при лептоспирозе, сифилисе;
токсические гепатиты:
алкогольный гепатит;
лекарственный гепатит;
гепатиты при отравлении различными химическими веществами;
лучевой гепатит;
Гепатиты как следствие аутоиммунных заболеваний.
Осложнения: дискинезия желчевыводящих путей, цирроз печени, полиартроз, геморрагический синдром, рак печени, печеночная кома.
Гепатиты могут быть острыми и хроническими. В этой книге мы рассмотрим самые распространенные виды гепатитов – гепатиты А, В и C.
Гепатит а (болезнь боткина)
Вирус распространяется фекально-оральным способом, через немытые руки: инфицирование может произойти через пищу, воду, посуду, игрушки и другие зараженные фекалиями предметы.
Какие симптомы говорят о гепатите А?
После заражения вирусом симптомы появляются через 1–6 недель.
Вначале проявляются симптомы общей интоксикации, свойственной обычному ОРВИ: повышение температуры тела до 37,5–38 °C, ощущение слабости и недомогания, нарушения сна, потеря аппетита, тошнота и рвота, озноб, боли в мышцах. Затем отмечается потемнение мочи, желтуха, обесцвечивание кала. Как правило, в этот период исчезают изначальные симптомы: температура, озноб, тошнота. Могут появиться боли в животе и зуд по всему телу. В некоторых случаях гепатит А может протекать бессимптомно.
К какому специалисту обращаться?
Лечением гепатита А занимается врач-гепатолог или врач-инфекционист. Необходимо также наблюдение у врача-гастроэнтеролога.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация области печени;
• осмотр глаз, кожи на наличие желтухи.
Лабораторная диагностика:
• общий анализ крови;
• биохимический анализ крови;
• общий анализ мочи;
• иммуноферментный анализ на наличие антител класса IgM в крови.
Инструментальная диагностика:
• в некоторых случаях может потребоваться ультразвуковое исследование печени.
Какое лечение необходимо при гепатите А?
При гепатите А больного госпитализируют. Специального лечения гепатита А нет. Применяется внутривенное капельное введение препаратов, снимающих интоксикацию, внутривенное капельное введение глюкозы, витаминная терапия. В большинстве случаев заболевание не требует серьезного лечения. Через несколько месяцев больные полностью выздоравливают.
ВАЖНО!
Существуют вакцины против гепатита А.?Рекомендуется вакцинация перед путешествиями в страны с высоким уровнем этого заболевания: страны Африки, включая Египет и Тунис, Турцию, Среднюю Азию, Индию и Юго-Восточную Азию, некоторые страны Южной Америки и Карибского бассейна.
