Самое главное о хронических заболеваниях, стр. 26
С 2-х месяцев и на протяжении всей жизни:
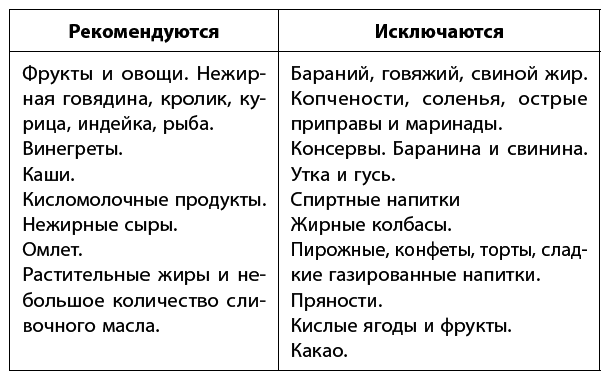
Иногда после удаления желчного пузыря могут появиться запоры или диарея, а также метеоризм. Всему виной усиленное размножение микробов в двенадцатиперстной кишке. Если у вас появились подобные жалобы, исключите из рациона сладости и ежедневно употребляйте продукты-пробиотики: кефир или йогурт с бифидо– и лактобактериями. Также исключите из рациона напитки, содержащие кофеин, такие как чай и кофе, которые могут усилить диарею. Если неприятные симптомы не исчезнут, обратитесь к врачу-гастроэнтерологу, который сможет подобрать препараты для лечения дисбактериоза.
Физическая активность. После удаления желчного пузыря ваша главная задача – избежать застоя желчи в печени и желчных протоках. В этом вам поможет ежедневная лечебная гимнастика. Через два месяца после операции рекомендуются ежедневные пешие прогулки по 30? 40 минут.
ВАЖНО!
В первые 6 месяцев после операции запрещены упражнения, связанные с напряжением пресса: наклоны, поднимание ног и корпуса из положения лежа. Также не занимайтесь поднятием тяжестей, копанием грядок и перетаскиванием тяжелых предметов.
Физиотерапия: озонотерапия, тюбажи с минеральной водой, питье минеральных вод.
Жировой гепатоз печени
Жировой гепатоз печени (жировая дистрофия, стеатоз) – заболевание печени, при котором в печеночных клетках происходит накопление жира.
Жировой гепатоз печени является самым распространенным видом гепатоза.
76 % людей с избыточной массой тела имеют жировой гепатоз.
Осложнения: стеатогепатит, холецистит, желчнокаменная болезнь, цирроз печени.
Факторы риска, приводящие к развитию жирового гепатоза печени:
• избыточный вес;
• злоупотребление жирной пищей, фастфудом;
• злоупотребление алкоголем;
• сахарный диабет 2-го типа;
• синдром Иценко – Кушинга;
• заболевания щитовидной железы;
• прием некоторых лекарственных препаратов: антибиотиков тетрациклинового ряда, гормональных препаратов, антидепрессантов;
• воздействие токсических химических веществ;
• малоподвижный образ жизни;
• возраст старше 45 лет;
• женский пол.
Какие симптомы говорят о жировом гепатозе печени?
При жировом гепатозе печени могут появиться периодическая тошнота, метеоризм, слабость и головокружения, головные боли, быстрая утомляемость при физической нагрузке. Иногда возникает тяжесть или тупые ноющие боли в правом подреберье.
ВАЖНО!
В 60 % случаев жировой гепатоз печени многие годы протекает бессимптомно.
К какому специалисту обращаться?
Лечением жирового гепатоза печени занимается врач-гастроэнтеролог.
Какую диагностику должен провести врач?
Общий осмотр больного:
• пальпация области печени.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови;
• серологический анализ крови.
Инструментальная диагностика:
• ультразвуковое исследование печени;
• компьютерная томография брюшной полости;
• магнитно-резонансная томография печени с использованием фазового контраста;
• эластография печени;
• биопсия печени под контролем УЗИ.
Какое лечение необходимо при жировом гепатозе печени?
Основное. В первую очередь необходимо устранить причину заболевания: снизить вес, изменить пищевые привычки, отменить прием лекарственных препаратов, повреждающих печень. При жировом гепатозе печени назначаются:
• гепатопротекторы – стабилизируют и защищают мембраны клеток печени;
• инсулиносенситайзеры – лекарственные препараты, повышающие чувствительность клеток к инсулину;
• урсодеоксихолевая кислота – препарат, минимизирующий токсичность желчных кислот и обладающий антиоксидантными свойствами.
ВАЖНО!
В большинстве случаев при соответствующем лечении жировой гепатоз печени полностью обратим.
Что можете сделать вы?
Успех в лечении жирового гепатоза печени в большей степени зависит от вас.
Основная причина развития жирового гепатоза – это гиподинамия и переедание, что приводит к избыточному весу.
• снижайте вес до нормального, но постепенно – не более 500 г в неделю;
• исключите пищу, богатую углеводами и жирами;
• употребляйте пищу, богатую пищевыми волокнами;
• добавьте в свой рацион стручковую фасоль и топинамбур – эти продукты помогают снижать уровень сахара в крови;
• пейте не менее 2 л воды в день;
• как можно больше ходите пешком;
• ежедневно проводите тренировки умеренной интенсивности по 40? 50 минут в день: велотренажер, ходьба, эллиптический тренажер, плавание.
Цирроз печени
Цирроз печени – прогрессирующее заболевание печени, характеризующееся необратимым замещением соединительной тканью нормальных клеток печени.
В зависимости от изменений ткани печени цирроз классифицируют на:
• мелкоузловой, или микронодулярный цирроз печени – диаметр узлов от 1 до 3 мм;
• крупноузловой, или макронодулярный цирроз печени – диаметр узлов более 3 мм;
• неполный септальный цирроз печени – узлы-регенераторы отсутствуют;
• смешанный цирроз печени – различные размеры узлов.
В зависимости от причин, вызвавших заболевание, различают следующие формы цирроза:
• вирусный;
• алкогольный;
• лекарственный;
• вторичный билиарный;
• врожденный – при некоторых врожденных заболеваниях;
• застойный – при недостаточности кровообращения;
• болезнь и синдром Бадда-Киари;
• обменно-алиментарный, при следующих состояниях: наложение обходного тонкокишечного анастомоза, ожирение, тяжелые формы сахарного диабета;
• цирроз печени неясной этиологии.
Существует несколько стадий развития болезни:
• стадия компенсации – отсутствуют симптомы заболевания, при диагностике можно выявить варикозно-расширенные вены пищевода и желудка;
• стадия субкомпенсации – появляются первые симптомы, появляются боли;
• стадия декомпенсации – появляется печеночная недостаточность. Эта стадия цирроза печени является угрожающей жизни больного.
Осложнения: кровотечение из расширенных вен пищевода и желудка, желтуха, печеночная недостаточность, печеночная кома, тромбоз в системе воротной вены, рак печени, гепаторенальный синдром, пневмония, перитонит, сепсис.
Факторы риска, приводящие к развитию цирроза печени:
• злоупотребление алкоголем;
• гепатиты: вирусный (В, С, дельта, G) и аутоиммунный;
• метаболические нарушения;
• химические токсические вещества;
• длительный прием некоторых лекарственных препаратов;
• болезни желчевыводящих путей: цирроз печени развивается через 3–18 месяцев после нарушения проходимости желчного протока;
• длительный венозный застой печени: констриктивный перикардит, веноокклюзионная болезнь, сердечная недостаточность.
Какие симптомы говорят о циррозе печени?
Первыми признаками цирроза печени являются тупые боли в правом подреберье, носовые кровотечения, слабость, повышенная утомляемость, снижение работоспособности и аппетита, вздутие живота, диарея и запоры, кожный зуд, сухость кожи, повышение температуры тела. На поздних стадиях заболевания наблюдаются: желтый оттенок склеры глаз и кожи, покраснение ладоней, отеки голеней, увеличение живота из-за скопления жидкости в его полости, появление многочисленных сосудистых «звездочек», деформация концевых фаланг пальцев по типу «барабанных палочек», увеличение молочных желез у мужчин.
