Самое главное о хронических заболеваниях, стр. 2
Какую диагностику должен провести врач?
Общий осмотр больного:
• признаки старения организма;
• выслушивание систолического шума в очаге аорты;
• пальпация всех артерий, доступных к пальпации: аорта, наружные подвздошные артерии, общие бедренные артерии, подколенные артерии, артерии тыла стопы и задней большеберцовой артерии, лучевой и локтевой артерий, сонных артерий;
• определение индекса Кетле.
Лабораторная диагностика:
• общий анализ крови;
• общий анализ мочи;
• биохимический анализ крови:
– триглицериды в сыворотке крови;
– общий холестерин в сыворотке крови;
– холестерин липопротеидов высокой плотности (ЛПВП) в сыворотке крови;
– холестерин липопротеидов низкой плотности (ЛПНП) в сыворотке крови;
– индекс или коэффициент атерогенности.
• анализ крови на гомоцистеин.
При атеросклерозе необходимо сдавать анализ крови на холестерин не реже двух раз в год.
Инструментальная диагностика:
• электрокардиография;
• эхокардиография;
• стресс-тестирование сердечно-сосудистой системы;
• рентгенологическое исследование органов грудной клетки;
• рентгеноконтрастная ангиография;
• магнитно-резонансная ангиография;
• коронарная ангиография;
• ультразвуковое исследование сердца и органов брюшной полости и забрюшинного пространства;
• доплерография сосудов конечностей, ультразвуковое дуплексное и триплексное сканирование артерий брахиоцефального отдела, артерий нижних конечностей, аорто-подвздошного сегмента, а также транскраниальный доплер.
Какое лечение необходимо при атеросклерозе?
Основное. Обязательно назначаются препараты для снижения как общего уровня липидов в крови, так и целенаправленно липопротеинов низкой плотности (ЛПНП), которые помогают замедлить или даже снизить накопление жировых отложений в артериях. Такие препараты препятствуют всасыванию холестерина и снижают синтез холестерина и триглицеридов в печени. К таким препаратам относятся статины, никотиновая кислота, анионообменные смолы, растительные сорбенты, фибраты, ненасыщенные жирные кислоты.
Дополнительное. Также необходима терапия сопутствующих атеросклерозу проблем. Для этого прописывается прием следующих препаратов:
• Антитромбоцитарные препараты – предотвращают образование тромбов, которые могут заблокировать артерии.
• Бета-блокаторы – снижают частоту сердечного ритма и артериального давления, снижают риск сердечных приступов и проблем, связанных с ритмом сердца.
• Ингибиторы АПФ – оказывают гипотензивное действие. Снижают смертность от инфаркта миокарда и сердечной недостаточности.
• Блокаторы кальциевых каналов – обладают сосудорасширяющим действием.
• Диуретики – мочегонные средства, помогают снижать артериальное давление.
Физиотерапия: электросонтерапия, гальванизация печени, лекарственный электрофорез никотиновой кислоты, йода, гепарина, метионина; трансцеребральная УВЧ-терапия, инфракрасная лазеротерапия, йодобромные ванны, питьевое лечение минеральными водами, грязелечение.
Санаторно-курортное лечение: Кисловодск, Арзни, Дарасун, Аршан, Боржоми, Железноводск, Сочи, Мацеста. Летом рекомендуются санатории на побережье Балтийского моря. Больным кардиальной формой атеросклероза показано проходить лечение в зоне приморских курортов и в лесостепной зоне умеренных широт.
Радикальные методы. Если закупорка сосуда угрожает жизни больного, может потребоваться один из следующих типов хирургического вмешательства:
• Баллонная ангиопластика – к месту закупорки или сужения артерии подводят катетер со специальным баллоном и надувают баллон для расширения просвета.
• Эндартерэктомия – хирургическое удаление жировых отложений с частью внутренней стенки сосуда.
• Тромболитическая терапия – растворение кровяного сгустка внутри артерии.
• Шунтирование – создание обхода пораженного участка артерии за счет других сосудов или специальной синтетической трубки.
Что можете сделать вы?
Диета. Больным атеросклерозом важно понимать, что при лечении этого заболевания необходимо придерживаться специальной низкохолестериновой диеты. Без определенных правил питания лечение атеросклероза будет неэффективным, что приведет к угрожающему жизни состоянию сосудов!
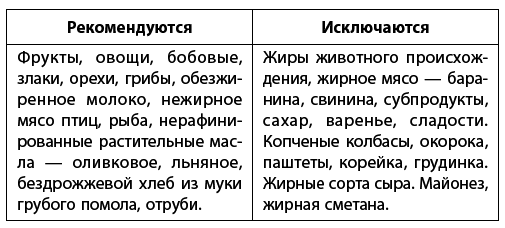
1–2 ст. л. отрубей в день способны уже через месяц снизить уровень «вредного холестерина» на 20–30%
2/3 дневного рациона
должны составлять овощи, фрукты, злаки. Употребление соли ограничено – не более 8 граммов в сутки.
ВАЖНО!
Миф о яйцах. Долгое время считалось, что яичный желток содержит большое количество холестерина, поэтому этот продукт был запрещен при атеросклерозе. В настоящее время доказано, что яйца не только не содержат значительного количества холестерина, но и способствуют снижению его содержания в крови.
При ожирении необходимо уменьшить суточную калорийность рациона на 10–15 %. Помните, избыточный вес ведет к повышенному кровяному давлению и высокому уровню холестерина – двум основным факторам риска развития атеросклероза!
Физическая активность. Регулярные физические упражнения улучшают кровообращение, понижают уровень холестерина и липидов в крови, помогают снизить давление.
Отказ от вредных привычек. Необходим полный отказ от курения и употребления алкоголя – они разрушают стенки сосудов и способствуют образованию атеросклеротических бляшек.
Артериальная гипотензия
Артериальная гипотензия – это снижение артериального давления более чем на 20 % от обычных для человека значений. Как правило, это показатели ниже 100/60 мм рт. ст. для мужчин и 95/60 мм рт. ст. для женщин.
Артериальная гипотензия может быть следствием нервного перенапряжения, недостаточного или беспорядочного питания, голодания, недостатка витаминов Е, С, В и пантотеновой кислоты. Часто развивается как последствие инфекционных и других заболеваний.
Различают следующие виды артериальной гипотензии:
Острая симптоматическая гипотония – резкое падение давления. Им часто сопровождается острый инфаркт миокарда, тромбоэмболия легочной артерии, тяжелые аритмии, внутрисердечные блокады, аллергические реакции, кровопотеря и т. д. Требуется неотложная медицинская помощь.
Физиологическая гипотония — это индивидуальный вариант нормы. Проявляется у тренированных спортсменов и как наследственная предрасположенность к пониженному давлению. Также может служить механизмом адаптации у жителей высокогорья, тропиков, Заполярья.
Первичная гипотония — чаще всего это заболевание вызывают неврозы, психологические травмы, хроническое недосыпание, хроническая усталость из-за дисбаланса в соотношении часов отдыха и труда, стрессы, депрессии и другие апатичные и подавленные состояния.
Вторичная артериальная гипотония возникает на фоне других заболеваний: остеохондроза шейного отдела позвоночника, язвы желудка, анемии, гепатита, панкреатита, цистита, туберкулеза, ревматизма. Также развивается на фоне аритмий, алкоголизма, сахарного диабета, заболеваний эндокринной системы или органов дыхания, опухолей, шока, травм головного мозга, цирроза печени, нарушений кровообращения, сердечной недостаточности, интоксикации, как побочное действие некоторых лекарственных препаратов.
Чаще всего низкое артериальное давление связано с нарушением вегетативной регуляции тонуса артериальных сосудов, при котором возникает кислородное голодание органов и тканей.
